J Adv Nurs. 2007 Jan;57(2):181-91.Effects of a range-of-motion exercise programme.
寝たきり患者に対する関節可動域訓練(ROMex)、漫然と処方・実施されていること多く見かけますが臨床的にどれくらい意味があるのでしょうか。これは脳卒中後寝たきり患者に対するROM訓練の効果をRCTにて検証した報告です。
59人の高齢脳卒中後寝たきり患者を通常ケア群、IntⅠ群(中強度ROMex)、IntⅡ群(高強度ROMex)と3群にわけ1ヶ月後の変化をみています。ROMexは毎日2回・週6回、1回10-20分かけて肩・肘・手首・股・膝・足首に対し行われています。
患者さんの背景ですが、脳卒中発症から何年もたった人たちばかりで、筋緊張はやや高め、麻痺もやや重めの人が多く、FIMの平均は35くらいです。
結果ですが通常ケア群ではROM増悪傾向がみられますがROMex群では全ての関節においてROMの有意な改善がみられています。(ちゃんと測定者に対するblindもなされています。)
またROMex群は通常ケア群に比べ、うつ傾向、疼痛、FIMの点数に関しても有意な改善が得られたという結果です。
この程度のROMexでもROM改善効果がしっかりみられるという結果は、私の予想よりも良い結果でした。また確かにFIMも通常ケア群に比べ1,2点改善しています。着替えが楽になったりしてFIMがあがっているのかもしれません。しかし寝たきり患者に対するROMexは、ずっとやらなければ獲得したものを維持できないというmaintainability(維持可能性)に問題があり、どれだけ医療資源を投入すべきかについてはさらに検討が必要かもしれません。(在宅患者であればご家族にやっていただくということで良いのですが。)多変量解析によるROMex効果の予測や、長期経過での介護負担軽減効果などのデータもあるとさらに良いと思いました。
2012/01/30
2012/01/29
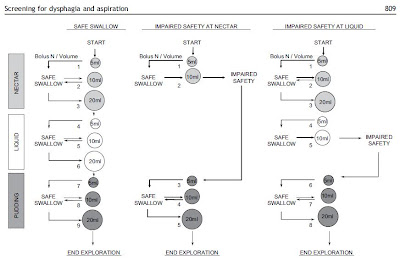
粘度と量を段階的にあげて嚥下機能を評価:V-VST
Clin Nutr. 2008 Dec;27(6):806-15. Epub 2008 Sep 11.Accuracy of the volume-viscosity swallow test for clinical screening of oropharyngeal dysphagia and aspiration.
段階的にトロミ水を飲ませる嚥下機能評価法V-VST(volume-viscosity swallow test)の有用性を検証した論文です。
これがV-VSTの全貌です。ThickenUp (Spain)というトロミ剤を用い粘度の異なるトロミ水を作成、段階的に粘度と量を変えて嚥下してもらいムセ、呼吸変化、Satの低下の有無をチェックするやりかたです。(始めに295.02 mPa.sのトロミ水、次に21.61 mPa.sの水、最後に3682.21 mPa.sのプディング状のもの)
段階的にトロミ水を飲ませる嚥下機能評価法V-VST(volume-viscosity swallow test)の有用性を検証した論文です。
これがV-VSTの全貌です。ThickenUp (Spain)というトロミ剤を用い粘度の異なるトロミ水を作成、段階的に粘度と量を変えて嚥下してもらいムセ、呼吸変化、Satの低下の有無をチェックするやりかたです。(始めに295.02 mPa.sのトロミ水、次に21.61 mPa.sの水、最後に3682.21 mPa.sのプディング状のもの)
そして、それぞれのトロミ水に近似した粘度のガストログラフィンを作成、VF所見に対する感度、特異度などを算出しています。結果、V-VSTのVF誤嚥に対する感度は100%、特異度は28%でした。
V-VSTを使用した嚥下障害診療プロトコルも示されています。誤嚥に対する特異度が低いのは残念ですが、粘度と量を段階的にあげる手法と、造影剤も粘度をそろえ比較検討したところがすばらしいと思いました。また、Impaired Efficacyも評価可能なことと、このような論文が栄養系の雑誌に掲載されたことも注目すべき点だと思いました。
2012/01/27
嚥下機能評価尺度Modified MASA(日本語訳)
J Stroke Cerebrovasc Dis. 2010;19:49-57.Analysis of a physician tool for evaluating dysphagia on an inpatient stroke unit: the modified Mann Assessment of Swallowing Ability.
MMASAは信頼性妥当性検証済みで世界的に使用されている嚥下機能評価尺度Mann Assessment of Swallowing Ability(MASA)のModified版です。この論文はMMASAの脳卒中後嚥下障害に対する有用性を検証した論文で最後に評価表がついていましたので、大雑把にですが日本語訳してみました。12項目、100点満点の尺度です。嚥下障害のスクリーニング、嚥下リハの定量的効果判定などに使えるのではと思います。(簡略化や意訳しているところもあります。参考程度にということで。)
MMASAは信頼性妥当性検証済みで世界的に使用されている嚥下機能評価尺度Mann Assessment of Swallowing Ability(MASA)のModified版です。この論文はMMASAの脳卒中後嚥下障害に対する有用性を検証した論文で最後に評価表がついていましたので、大雑把にですが日本語訳してみました。12項目、100点満点の尺度です。嚥下障害のスクリーニング、嚥下リハの定量的効果判定などに使えるのではと思います。(簡略化や意訳しているところもあります。参考程度にということで。)
Modified Mann Assessment of Swallowing Ability (MMASA)
1, 覚醒レベル(声かけ、四肢運動、痛み刺激への反応を観察)
10:覚醒している
8:傾眠傾向
5:声かけ、動きに対し覚醒を保つのが難しい
2:無反応
2, 従命動作(指示に従い会話や動作が可能か)
10:指示に従える
8:ムラがある
5:なんとか可能
2:不可能
3, 呼吸状態
10:問題なし
8:痰が出る、気管支炎、喘息、COPDあり
6:乾性ラ音あり、自己喀痰可能
4:湿性ラ音あり
2:呼吸器感染の疑い、吸引頻回、人口呼吸器
4, 運動性失語(言語的表出の障害程度を評価)
5:正常
4:軽度換語困難あり
3:短文・単語レベルの表出のみ
2:理解のできない発語のみ
1:評価不能
5, 感覚性失語(聴覚的理解の障害程度を評価)
10:正常
8:軽度障害あり
6:複雑な内容は困難で言い換えや複唱が必要
4:手がかりがあれば時々わかる
1:無反応
6, 構音障害(発音を評価)
5:正常
4:発話速度の低下あり
3:理解できるが抑揚などに明らかな障害あり
2:理解できない
1:評価不能
7, 唾液(口角の分泌物を評価)
5:正常
4:泡沫状の唾液が見られる、時に自己喀出している
3:会話、側臥位、疲労時等、時に流涎あり
2:常に軽度の流涎あり
1:流涎が多量でコントロールできない
8, 舌運動(前方、側方、上方に動かしてもらう)
10:可動域正常
8:可動域軽度制限あり
6:可動域不完全
4:少ししか動かない
2:動きなし
9, 舌筋力(舌圧子を前方側方から押しあて、押し返してもらう)
10:正常
8:少し弱い
5:一側だけ弱い
2:かなり弱い
10, 咽頭反射(左右の咽頭後壁を舌圧子でなぞる)
5:正常
4:両側で減弱あり
3:一側のみ減弱あり
2:両側で減弱あり
1:咽頭反射なし
11, 咳反射(できる限り強く随意咳嗽してもらう)
10:正常
8:かすれた咳が出る
5:咳の強さが不十分
2:咳ができない
12, 軟口蓋(アー、と言ってもらい開鼻声・軟口蓋挙上を観察)
10:正常
8:若干左右差あり
6:一側性に減弱みられ、挙上の維持が不十分
4:少ししか動かない、鼻咽頭逆流あり
2:挙上不能、または評価不能
MMASA SCORE= /100点
2012/01/23
スロートレーニングによる成長ホルモンの有意な上昇
J Physiol Sci. 2008 Feb;58(1):7-14. Epub 2008 Jan 12.Hormone and recovery responses to resistance exercise with slow movement.
ゆっくりとした筋トレ:スロートレーニングには通常の筋トレよりも低強度で筋肉増強効果があることは以前にも書きました。今回の論文はスロートレーニングによる、成長ホルモンの変動を見ています。
HN:1RMの80%、LS:1RMの40%でゆっくり、LN:1RMの40% の3つを比較しています。
結果、成長ホルモンがLSで一番上昇、それはLNに比べても有意でした。筋をゆっくり収縮させることで成長ホルモンの分泌を促し、1RMの40%という低強度の筋トレでも十分な筋肉増強効果がひき出されるということです。
ゆっくりとした筋トレ:スロートレーニングには通常の筋トレよりも低強度で筋肉増強効果があることは以前にも書きました。今回の論文はスロートレーニングによる、成長ホルモンの変動を見ています。
HN:1RMの80%、LS:1RMの40%でゆっくり、LN:1RMの40% の3つを比較しています。
結果、成長ホルモンがLSで一番上昇、それはLNに比べても有意でした。筋をゆっくり収縮させることで成長ホルモンの分泌を促し、1RMの40%という低強度の筋トレでも十分な筋肉増強効果がひき出されるということです。
2012/01/22
消耗性疾患に対する蛋白同化ステロイドの有用性(REVIEW)
Drugs. 2004;64(7):725-50.The anabolic androgenic steroid oxandrolone in the treatment of wasting and catabolic disorders: review of efficacy and safety.
消耗性疾患に対する蛋白同化ステロイド(アナボリックステロイド)の有用性・安全性に関するレビューです。COPDや炎症性腸疾患などの消耗性疾患に対し蛋白同化ステロイドを使用したという44の論文をレビューしています。
有用性に関しては筋力増強効果、身体機能改善効果があり、特に慢性感染症や神経筋疾患に関するエビデンスは揃っているとのことが書かれています。
副作用に関してはもちろん長期間投与では出現率が上がっているようですが、通常用量・2,3ヶ月程度の使用に関しては副作用がみられなかったとする論文が多いです。
アメリカでは外傷・手術・感染後の体重減少や肝硬変による低栄養状態、筋ジストロフィーに蛋白同化ステロイドの使用が認められています。日本においてもプリモボラン(酢酸メテノロン)やデカ-デュラボリン(デカン酸ナンドロロン)といった蛋白同化ステロイド剤があり、骨粗鬆症、再生不良性貧血、慢性腎疾患・悪性腫瘍・外傷・熱傷による消耗状態に使用が認められています。
消耗性の低栄養・筋力低下を認めるリハ患者に対しても、必要に応じ短期間(回復期入院中だけとか、外来でリハビリやってる間だけ)の使用は検討に値すると考えています。
消耗性疾患に対する蛋白同化ステロイド(アナボリックステロイド)の有用性・安全性に関するレビューです。COPDや炎症性腸疾患などの消耗性疾患に対し蛋白同化ステロイドを使用したという44の論文をレビューしています。
有用性に関しては筋力増強効果、身体機能改善効果があり、特に慢性感染症や神経筋疾患に関するエビデンスは揃っているとのことが書かれています。
副作用に関してはもちろん長期間投与では出現率が上がっているようですが、通常用量・2,3ヶ月程度の使用に関しては副作用がみられなかったとする論文が多いです。
アメリカでは外傷・手術・感染後の体重減少や肝硬変による低栄養状態、筋ジストロフィーに蛋白同化ステロイドの使用が認められています。日本においてもプリモボラン(酢酸メテノロン)やデカ-デュラボリン(デカン酸ナンドロロン)といった蛋白同化ステロイド剤があり、骨粗鬆症、再生不良性貧血、慢性腎疾患・悪性腫瘍・外傷・熱傷による消耗状態に使用が認められています。
消耗性の低栄養・筋力低下を認めるリハ患者に対しても、必要に応じ短期間(回復期入院中だけとか、外来でリハビリやってる間だけ)の使用は検討に値すると考えています。
2012/01/18
嚥下内視鏡による嚥下障害マネジメントシステム
Cerebrovasc Dis. 2008;26(1):41-7. Epub 2008 May 30.Towards a basic endoscopic assessment of swallowing in acute stroke - development and evaluation of a simple dysphagia score.
嚥下内視鏡検査:VE(アメリカでいうところのFiberoptic Endoscopic Evaluation of Swallowing :FEES)に基づいた良い評価尺度がないか探していて見つけた論文です。嚥下内視鏡スコアリングを用いた脳卒中後嚥下障害マネジメントシステムの構築について検討しています。
これが完成版FEES-based Dysphagia Scoreです。Score1から6まであり、それぞれのScoreに応じたマネジメントが示されています。検者間信頼性もκ係数:0.89で 日常臨床での使用にも十分耐えうるのではと思います。Cerebrovascular Diseasesに掲載された論文でした。
嚥下内視鏡検査:VE(アメリカでいうところのFiberoptic Endoscopic Evaluation of Swallowing :FEES)に基づいた良い評価尺度がないか探していて見つけた論文です。嚥下内視鏡スコアリングを用いた脳卒中後嚥下障害マネジメントシステムの構築について検討しています。
これが完成版FEES-based Dysphagia Scoreです。Score1から6まであり、それぞれのScoreに応じたマネジメントが示されています。検者間信頼性もκ係数:0.89で 日常臨床での使用にも十分耐えうるのではと思います。Cerebrovascular Diseasesに掲載された論文でした。
VF評価表:Videofluoroscopic Dysphagia Scale (VDS)
Dysphagia. 2008 Mar;23(1):59-64. Epub 2007 Jun 30.The prediction of persistent dysphagia beyond six months after stroke.
嚥下造影(VF)の良い評価尺度がないかな、と探していて見つけた論文でVideofluoroscopic Dysphagia Scale (VDS)という尺度が脳卒中後嚥下障害の長期予後予測に使えるかどうか検討した論文です。
嚥下造影(VF)の良い評価尺度がないかな、と探していて見つけた論文でVideofluoroscopic Dysphagia Scale (VDS)という尺度が脳卒中後嚥下障害の長期予後予測に使えるかどうか検討した論文です。
これがVDSです。14項目のVF所見からなる100点満点の尺度です。初期評価におけるVDS点(ROC解析にて47点でカットオフ)により6か月後の誤嚥を予測できるかどうか検討しています。結果、感度91%、特異度92%でVDSは嚥下機能の予後予測につかえそうとのことです。自分では使ったことがないのですが良い評価尺度なのかもしれません。
2012/01/13
食形態を意識した嚥下機能評価法: GUSS
Stroke. 2007 Nov;38(11):2948-52. Epub 2007 Sep 20.Dysphagia bedside screening for acute-stroke patients: the Gugging Swallowing Screen.
脳卒中後嚥下障害スクリーニング検査Gugging Swallowing Screen: GUSSの有用性を検証した論文です。
脳卒中後嚥下障害スクリーニング検査Gugging Swallowing Screen: GUSSの有用性を検証した論文です。
GUSSの評価表はpart1とpart2の二段階に分かれています。まず意識状態、咳嗽、空嚥下等を評価、次いで水ゼリー、水、ブレッドを経口摂取してもらいムセや声の変化等がないかどうかをみます。
GUSSの点数によっておススメの食形態があります。こちらはFOISの分類を意識し作成されています。
脳卒中後嚥下障害者に対しGUSSを実施、ROC解析にて15点をカットオフポイントと採用。またFEES(嚥下内視鏡)で水ゼリーと水でのPenetration Aspiration Score(PAS)の最高点が5点以上を誤嚥とみなし感度・特異度を求めています。
FEESでの誤嚥に対するGUSSの感度は100%・特異度は69%、検者間信頼性も高く、日常診療に十分たえうる検査であることが確認されました。
いろいろな食形態に対する妥当性を検証しようとしたため、嚥下内視鏡所見をアウトカムとしたようです。検査が二段階になっている点、段階的にいくつかの食形態を使用し、おすすめ食形態を示した点がすばらしいと思います。嚥下障害臨床のエッセンスがたくさんつまった論文であると感じました。
2012/01/12
プロテインの脳卒中後機能障害に対する有効性
Clin Rehabil. 2008;22:1042-50.Protein supplementation may enhance the spontaneous recovery of neurological alterations in patients with ischaemic stroke.
プロテインサプリメントが脳卒中後の機能障害回復に有効かどうか検討したRCTです。
発症から2週間くらいの41人の脳卒中患者をプロテイン群とコントロール群に分け、プロテイン群にはCubitanを1日1本食間に飲んでもらい3週間前後のNIHSSを比較した。(Charactaristicsに有意差なし。ランダム化とブラインドもされています。)
結果ですがプロテイン群で有意にNIHSSが改善したとのことです。プロテインサプリメントが脳卒中後のNIHSS改善に有効だったとの報告でした。
プロテインサプリメントが脳卒中後の機能障害回復に有効かどうか検討したRCTです。
発症から2週間くらいの41人の脳卒中患者をプロテイン群とコントロール群に分け、プロテイン群にはCubitanを1日1本食間に飲んでもらい3週間前後のNIHSSを比較した。(Charactaristicsに有意差なし。ランダム化とブラインドもされています。)
結果ですがプロテイン群で有意にNIHSSが改善したとのことです。プロテインサプリメントが脳卒中後のNIHSS改善に有効だったとの報告でした。
2012/01/09
リハ栄養研究会に参加しませんか?
昨年発足したリハ栄養研究会のポスターです。会員数も順調に増えており現在600人くらいの会員数のようです。リハ患者に対する栄養ケアは非常に基本的ですが重要なことです。リハ栄養の知識を臨床に応用し、リハ効果をUPさせましょう。
2012/01/07
脳卒中患者に対するカロリスの神経保護効果
Calorie restriction and stroke.Exp Transl Stroke Med. 2011 12;3:8.
カロリーリストリクション(CR)に脳卒中後の神経損傷を軽減させる可能性があるとのミニレビューです。
CRの神経保護作用メカニズムの模式図。脳卒中後の酸化ストレスや炎症の軽減に効果がありそう、と。
脳卒中後リハ患者はどちらかというと低栄養リスクが高いので、それほど気にしなくても良いのかもしれませんが、脳卒中後のリハ患者にもCR、なんて時代が来るのでしょうか?神経疾患に対するCRの有用性の検討はまだまだこれからですね。
カロリーリストリクション(CR)に脳卒中後の神経損傷を軽減させる可能性があるとのミニレビューです。
CRの神経保護作用メカニズムの模式図。脳卒中後の酸化ストレスや炎症の軽減に効果がありそう、と。
脳卒中後リハ患者はどちらかというと低栄養リスクが高いので、それほど気にしなくても良いのかもしれませんが、脳卒中後のリハ患者にもCR、なんて時代が来るのでしょうか?神経疾患に対するCRの有用性の検討はまだまだこれからですね。
2012/01/04
高蛋白・低GI食が減量後のリバウンド防止に効果的
N Engl J Med. 2010 Nov 25;363(22):2102-13.Diets with high or low protein content and glycemic index for weight-loss maintenance.
がんばって一度やせてもリバウンドを押さえ体重を維持することはなかなか大変なことのようです。この論文はどのような食事がダイエット後のリバウンド防止に適しているかを検討したNEJMの報告です。
まず938人の肥満者を低カロリー食で平均11kg減量させ、その後いっさいのカロリー制限なしに!高GI・高蛋白群、高GI・低蛋白群、低GI・高蛋白群、低GI・低蛋白群に分け半年フォローした。
がんばって一度やせてもリバウンドを押さえ体重を維持することはなかなか大変なことのようです。この論文はどのような食事がダイエット後のリバウンド防止に適しているかを検討したNEJMの報告です。
まず938人の肥満者を低カロリー食で平均11kg減量させ、その後いっさいのカロリー制限なしに!高GI・高蛋白群、高GI・低蛋白群、低GI・高蛋白群、低GI・低蛋白群に分け半年フォローした。
結果、低GI・高蛋白群でリバウンドがほとんどみられず、ドロップアウトも少なかったとのことです。上のHP-LGIの赤い点線がそれですが、カロリー制限を外した後も体重減少傾向が続いているのがわかると思います。
蛋白/炭水化物の比率を上げることで体重上昇をおさえ、低GI食で空腹感を抑制するという作戦でしょうか。ローカーボダイエットが健康に良いかどうかについてはまだまだ議論がありますが、この2つの組み合わせは体重をコントロールするには(特に耐糖能障害のありそうな人に対しては)良い方法かもしれません。
登録:
投稿 (Atom)
磁気刺激を応援するクラウドファンディング「脳卒中の後遺症に悩まれている方々を磁気刺激療法で救いたい」
磁気刺激療法を応援するクラウドファンディング「 脳卒中の後遺症に悩まれている方々を磁気刺激療法で救いたい 」がREADYFORにて行われています。 https://readyfor.jp/projects/hosp_mie-rehabil 経頭蓋磁気刺激療法は脳卒中治療ガイドライ...

-
PROGRESS IN LIPID RESEARCH 12.54 Annual Review of Nutrition 8.422 Advances in Nutrition 7.24 CRITICAL...
-
新しいリハ医学関連誌のインパクトファクターが公開されました Journal of Physiotherapy 5.55 Annals of Physical and Rehabilitation Medicine 4.2 ...
-
Journal of Cachexia Sarcopenia and Muscle 10.754 AGEING RESEARCH REVIEWS 10.39 AGING CELL 7.346 GeroS...